Translationale Onkologie
Translation: Treiber der Krebsmedizin
Der Kampf gegen Krebs ist ein drängendes Thema. Zwar haben sich die Möglichkeiten zur Behandlung, Prävention und Früherkennung von Krebserkrankungen durch den technologischen Fortschritt der letzten Jahrzehnte verbessert, doch steigt die Zahl der Betroffenen weiter. Um dem entgegenzuwirken, will die Krebsmedizin nun verstärkt Kräfte bündeln.
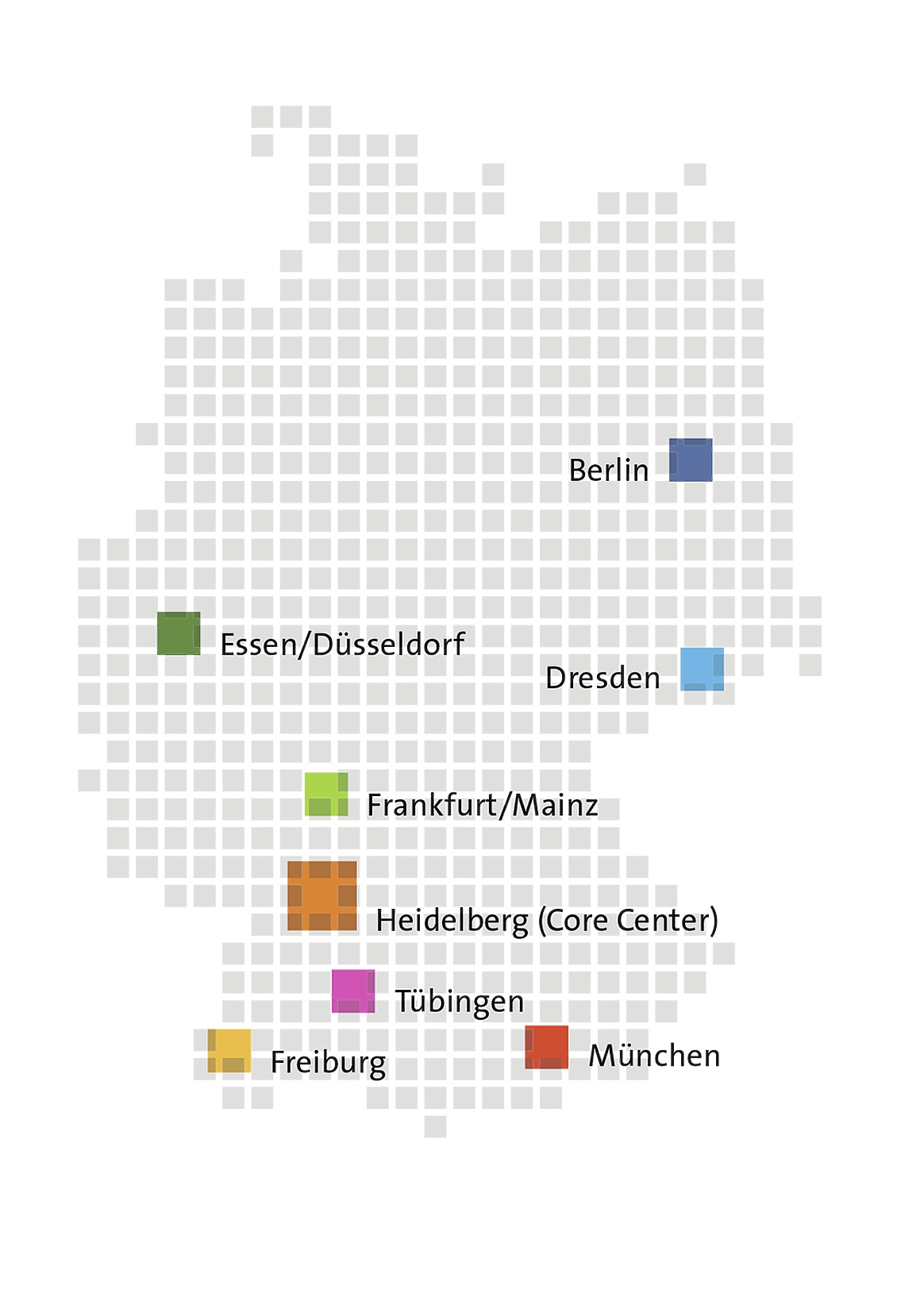 Die sieben Standorte des Deutschen Konsortiums für Translationale Krebsforschung (DKTK). © DKTK
Die sieben Standorte des Deutschen Konsortiums für Translationale Krebsforschung (DKTK). © DKTKJedes Jahr erkranken allein in Deutschland rund 500.000 Menschen neu an Krebs. Und die Neuerkrankungsrate wird weiter steigen – laut Aussage des Deutschen Krebsforschungszentrums (DKFZ) auf 600.000 im Jahr 2030. Ein Grund für die steigenden Zahlen ist die immer älter werdende Bevölkerung. Auch genetische Veranlagungen (Prädispositionen), Lebensweisen und Umwelteinflüsse gehören zu den weit verbreiteten Risikofaktoren. Anfang 2019 hat das Bundesministerium für Bildung und Forschung (BMBF) gemeinsam mit mehreren Partnern die Nationale Dekade gegen Krebs ausgerufen. Damit will sie Wissen bündeln, um die Möglichkeiten zur Behandlung, Prävention und Früherkennung von Krebserkrankungen zu verbessern.
Neue Therapien zu finden, ist eine Herausforderung, denn Krebs ist nicht gleich Krebs: Jeder Tumor ist molekular einzigartig und kann sich im Laufe einer Therapie noch weiter verändern. Nicht jede Patientin mit Brustkrebs oder jeder Patient mit Prostatakrebs reagiert gleichermaßen auf eine Therapie. Bei anderen Krebsarten ist das ähnlich. Die Onkologie setzt deshalb inzwischen auf eine Individualisierung der Behandlungsmethoden, damit jede Patientin und jeder Patient eine auf sie/ihn möglichst optimal zugeschnittene Therapie erhält.
Die Entwicklungen der letzten beiden Jahrzehnte im Bereich der molekularen Analyse und der Informationstechnologie machen Hoffnung: Sie haben dazu beigetragen, dass mittlerweile binnen kürzester Zeit molekulare Profile von Tumoren erstellt werden können. Sie gewähren tiefe Einblicke in die Grundlagen der Krebsentstehung und -entwicklung. Die große Aufgabe ist nun, die Erkenntnisse aus der Forschung in die medizinische Versorgung einzubringen, damit sowohl Forschung als auch Patientenversorgung schnellstmöglich profitieren. Diesen Wissenstransfer nennt die Medizin „Translation“ – die „Übersetzung“ von Forschungsergebnissen in die Praxis.
Das DKTK: ein deutschlandweites Netzwerk
Mit dem Ziel, die Translation in der Krebsforschung langfristig und nachhaltig zu stärken, hat das Bundesministerium für Bildung und Forschung (BMBF) im Oktober 2012 zusammen mit einigen Bundesländern und dem DKFZ das Deutsche Konsortium für Translationale Krebsforschung (DKTK) gegründet. Das DKTK schlägt eine Brücke zwischen Grundlagen- und klinischer Forschung. Es vernetzt ausgewiesene Forschungseinrichtungen durch interdisziplinäre kliniknahe Forschungsprojekte, den Aufbau klinischer Datenpools mit standortübergreifenden IT-Strukturen und bildet Experten speziell für die klinisch orientierte Krebsforschung aus. An mehr als 20 Einrichtungen onkologischer Spitzenforschung in Deutschland kooperieren über 950 Wissenschaftler und Ärzte an 7 Partnerstandorten. Allein drei davon sind in Baden-Württemberg lokalisiert, nämlich in Heidelberg, Freiburg und Tübingen. Das Jahresbudget des DKTK liegt seit 2014 bei 27,8 Mio. Euro. 90 Prozent der Fördermittel kommen aus den Ländern, zehn Prozent vom Bund.
Baden-Württemberg dreifach vertreten
- Tübingens Schwerpunkt innerhalb des DKTK ist die Krebsimmuntherapie. Dazu gehört die Entwicklung von Peptid- und RNA-Impfstoffen sowie therapeutische Antikörper, die bei verschiedenen Krebsarten zum Einsatz kommen. Auch Ansätze der Virotherapie zählen dazu, also der Bekämpfung von Krebszellen mit gentechnisch veränderten Viren.
- Freiburg ist ein Standort mit großer Expertise in Epigenetik und zielgerichteten Therapien, besonders im Zusammenhang mit Blutbildungserkrankungen. Die Erforschung der Tumorgenese, also der Krebsentstehung, ist ebenfalls ein Schwerpunkt.
- In Heidelberg befindet sich mit dem Deutschen Krebsforschungszentrum (DKFZ) eines der führenden Krebsforschungszentren in Deutschland. Im DKTK übernimmt es die Rolle des Kernzentrums, das substanziellen wissenschaftlichen Input, die nötige Infrastruktur und die gesamtheitliche Koordination beisteuert.
Forschung und Patientenversorgung unter einem Dach – am NCT
 Am NCT Heidelberg sind Forschung und Klinik unter einem Dach vereint. © NCT Heidelberg / Philip Benjamin
Am NCT Heidelberg sind Forschung und Klinik unter einem Dach vereint. © NCT Heidelberg / Philip BenjaminIn Nachbarschaft zum DKFZ befindet sich das Nationale Centrum für Tumorerkrankungen (NCT) Heidelberg. Es ist eine gemeinsame Einrichtung des Deutschen Krebsforschungszentrums (DKFZ) und des Universitätsklinikums Heidelberg (UKHD) und wird von der Deutschen Krebshilfe als Onkologisches Spitzenzentrum gefördert.
Das NCT Heidelberg wurde 2004 mit dem Ziel errichtet, exzellente Patientenversorgung mit innovativer Krebsforschung unter einem Dach zu bündeln. So sollen – ganz im Sinne der Translation – neueste Forschungsergebnisse möglichst schnell in bessere Diagnose-, Behandlungs- und Präventionsansätze übertragen werden. Inzwischen wurde das NCT um einen Standort in Dresden erweitert. Weitere vier Einrichtungen in der ganzen Bundesrepublik sind in Planung.
Das NCT Heidelberg ist mit dem DKTK eng verflochten, unter anderem durch das NCT/DKTK-MASTER-Programm (MASTER = „Molecularly Aided Stratification for Tumor Eradication Research“). Das Programm stellt eine zentrale Plattform für die mehrdimensionale Charakterisierung junger Krebspatienten und Patienten mit seltenen Krebserkrankungen dar, die am NCT Heidelberg, am NCT Dresden oder an einem der anderen DKTK-Standorte betreut werden. „Seit dem Start des Programms in Heidelberg im Jahr 2013 und der Ausweitung auf das gesamte DKTK im März 2016 haben wir Krebsgenomanalysen bei über 2.000 Patienten mit fortgeschrittenen oder schwer behandelbaren Tumorerkrankungen systematisch durchgeführt und in einem speziellen molekularen Tumorboard besprochen“, sagt Prof. Dr. Stefan Fröhling, Geschäftsführender Direktor des NCT Heidelberg. Fröhling leitet zugleich die Abteilung „Translationale Medizinische Onkologie“ am DKFZ. Er erklärt: „Mit Hilfe der gewonnenen molekularen Daten wollen wir herausfinden, wie sich umfängliche Krebsgenomanalysen und deren Auswertung so optimieren lassen, dass sie im Sinne einer Präzisionsmedizin effektiv eingesetzt werden können."
Translation in der Kinderonkologie – das Hopp-Kindertumorzentrum Heidelberg (KiTZ)
 Die molekulare Analyse und Klassifizierung kindlicher Krebsarten (hier dargestellt sind verschiedene Subgruppen von Hirntumoren) gehört zu den wichtigsten Forschungsgebieten am Hopp-Kindertumorzentrum Heidelberg (KiTZ). © KiTZ / Susanne Gröbner
Die molekulare Analyse und Klassifizierung kindlicher Krebsarten (hier dargestellt sind verschiedene Subgruppen von Hirntumoren) gehört zu den wichtigsten Forschungsgebieten am Hopp-Kindertumorzentrum Heidelberg (KiTZ). © KiTZ / Susanne GröbnerWährend sich das NCT in Heidelberg auf die Erwachsenenonkologie konzentriert, ist das Hopp-Kindertumorzentrum in Heidelberg (KiTZ) auf Krebserkrankungen bei Kindern spezialisiert. Speziell auf Kinder zugeschnittene Krebsmedikamente sind dringend erforderlich. Zwar können 80 Prozent der betroffenen Kinder erfolgreich behandelt werden, doch bei 20 Prozent gelingt es nicht, den Krebs zu besiegen, und die Erkrankung schreitet fort oder tritt nach einiger Zeit erneut auf. Und dann stehen die Heilungschancen schlecht. Wegen der relativ geringen Fallzahlen in der Kinderonkologie (die Neuerkrankungsrate liegt in Deutschland bei etwa 2.000 im Jahr) ist gerade hier eine Zusammenarbeit über Einrichtungen hinweg besonders wichtig.
„Kindliche Krebserkrankungen sind oft andersartig als Krebserkrankungen bei Erwachsenen“, so Prof. Dr. Olaf Witt, der das translationale Programm am KiTZ leitet und zudem als Kinderonkologe am UKHD und als Wissenschaftler am DKFZ tätig ist. „Trotzdem gibt es nur sehr wenige klinische Studien für krebskranke Kinder.“ Gemeinsam mit Partnereinrichtungen in ganz Europa haben sich Witt und seine Kolleginnen und Kollegen am KiTZ zum Ziel gesetzt, das zu ändern. Speziell für Kinder, bei denen der Krebs nach einer Behandlung zurückgekehrt ist, haben sie 2015 das INFORM-Programm gestartet: Tumorproben krebskranker Kinder werden genetisch analysiert, um nach Veränderungen (Mutationen) im Erbgut zu suchen, die den Krebs verursachen. Die gewonnenen Daten werden genutzt, um bei der Diagnose Tumoren zu unterscheiden und neue Angriffspunkte für zielgerichtete Therapien zu identifizieren, die dann in klinischen Studien getestet werden.
Forschung und Klinik vernetzen, Kräfte vereinen und voneinander profitieren: Die Translation ist zum wichtigen Treiber der Onkologie geworden. Netzwerke wie das DKTK und Einrichtungen wie NCT oder KiTZ bieten eine gute Infrastruktur für translationale Initiativen, damit neue Erkenntnisse aus dem Labor rasch an das Krankenbett gelangen.
Onkologische Spitzenzentren
Weil jeder Patient in Deutschland Zugang zur bestmöglichen Diagnostik und Therapie erhalten soll, hat die Deutsche Krebshilfe ein Netzwerk sogenannter „Onkologischer Spitzenzentren“ aufgebaut. Sie werden nach strengen Qualitätskriterien durch eine internationale Expertenkommission begutachtet. Ein elementarer Bestandteil der Onkologischen Spitzenzentren ist die translationale Krebsforschung.